As lesões de Mpox voltaram, novamente, ao centro das atenções de profissionais de saúde e da população. Isso ocorre, sobretudo, diante de novos registros da doença em diferentes regiões. Nesse contexto, cresce também a busca por informações seguras sobre como identificar os sinais suspeitos e agir de forma adequada.
Embora a infecção costume apresentar sintomas sistêmicos, como febre e mal-estar, são, principalmente, as manifestações cutâneas que despertam dúvidas e, consequentemente, exigem atenção redobrada. Além disso, reconhecer precocemente essas alterações pode fazer toda a diferença no controle da transmissão.
Segundo a dermatologista Priscila Fróes, que atua na Novaimuno, clínica integrante do Grupo CITA, em Salvador, identificar rapidamente as características das lesões é essencial para garantir diagnóstico oportuno, isolamento adequado e, assim, reduzir a disseminação do vírus.
Como evoluem as lesões de Mpox
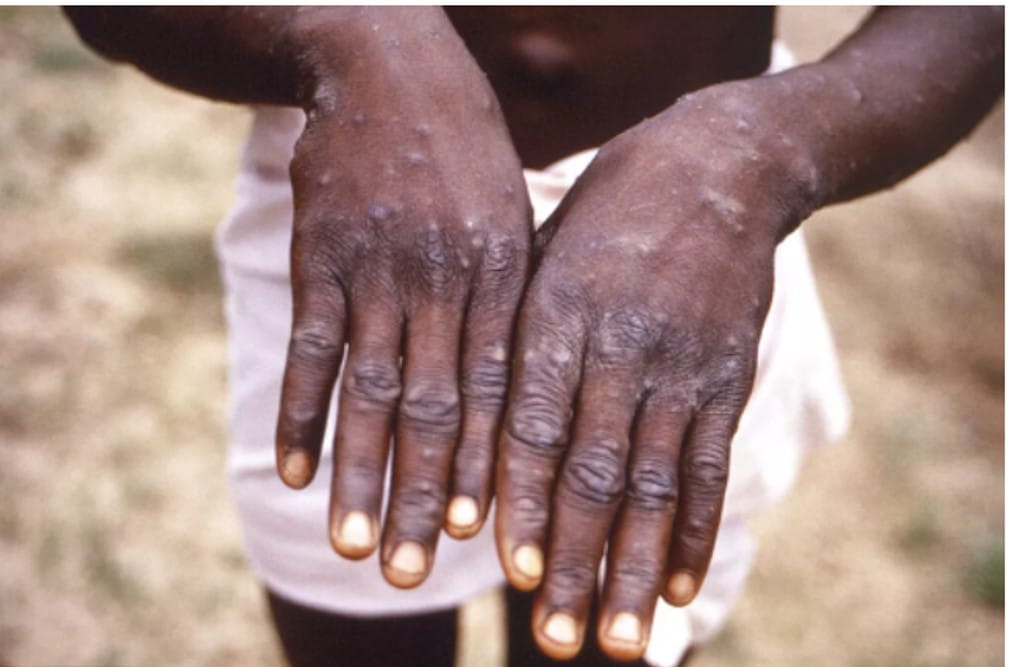
De acordo com a especialista, as lesões de Mpox apresentam evolução característica e relativamente padronizada. “Elas geralmente começam como manchas avermelhadas, evoluem para pápulas (elevações sólidas), depois para vesículas com líquido claro, tornam-se pústulas (com conteúdo purulento) e, por fim, formam crostas“, explica.
Ou seja, há uma progressão bem definida. Além disso, diferentemente de outras infecções de pele, as lesões costumam estar na mesma fase evolutiva em determinada área do corpo, o que ajuda na diferenciação clínica.
Outro aspecto importante é que podem ser dolorosas, especialmente nas fases iniciais. Portanto, dor associada a lesões recentes deve servir como sinal de alerta. As regiões mais acometidas incluem face, genitais, região perianal e extremidades. Em alguns casos, ainda, podem surgir lesões na mucosa oral, o que pode causar dor ao engolir e desconforto significativo.
Além das alterações cutâneas, frequentemente há sintomas gerais associados, como febre, dor de cabeça, aumento dos linfonodos (ínguas) e cansaço. Esses sinais, inclusive, podem anteceder ou acompanhar o aparecimento das lesões.
Diferença entre Mpox e outras doenças dermatológicas
Por outro lado, a semelhança com outras condições de pele pode gerar confusão, especialmente nas fases iniciais. Entre os diagnósticos diferenciais mais comuns estão herpes simples, varicela, molusco contagioso e reações alérgicas.

“A herpes, por exemplo, costuma formar pequenas vesículas agrupadas sobre base avermelhada e é recorrente na mesma região. Já a varicela apresenta lesões em diferentes estágios ao mesmo tempo, espalhadas principalmente pelo tronco“, destaca a médica.
Enquanto isso, no caso do molusco contagioso, as lesões geralmente são pequenas pápulas com umbilicação central e não costumam ser dolorosas. Já as reações alérgicas, por sua vez, tendem a provocar coceira intensa e não seguem a progressão típica observada na Mpox.
Além das características visíveis, o contexto clínico também é determinante. Histórico de contato próximo com caso confirmado, múltiplos parceiros sexuais ou participação recente em ambientes com aglomeração podem, por exemplo, aumentar significativamente a suspeita diagnóstica.
Quando buscar avaliação médica
Diante desse cenário, qualquer lesão de origem desconhecida associada a febre ou mal-estar deve motivar avaliação médica. Enquanto o diagnóstico não é esclarecido, a recomendação é evitar contato físico próximo, a fim de reduzir o risco de transmissão.
“Não é indicado manipular as lesões ou tentar tratá-las por conta própria. O diagnóstico correto depende de avaliação clínica e, quando necessário, de exames laboratoriais específicos“, orienta a dermatologista da Novaimuno.
Além disso, a especialista reforça que alguns quadros exigem atenção imediata. “A busca por atendimento especializado é especialmente importante nos seguintes casos: dor intensa nas lesões; feridas em região genital, anal ou ocular; sintomas sistêmicos persistentes; pessoas imunossuprimidas, gestantes ou crianças”, orienta a dermatologista.
Priscila Fróes destaca que a informação qualificada é uma das principais estratégias no enfrentamento da doença. “Reconhecer sinais suspeitos e procurar atendimento precoce protege não apenas o paciente, mas também a comunidade“, conclui.